令和8年度(2026年)診療報酬改定が答申:賃上げ・物価対応と急性期機能強化の行方 編
- 介護・医療・福祉のM&AならCBパートナーズ
- M&A・事業譲渡コラム
- 令和8年度(2026年)診療報酬改定が答申:賃上げ・物価対応と急性期機能強化の行方 編

はじめに
2026年2月13日、中央社会保険医療協議会より令和8年度(2026年度)診療報酬改定の答申が示されました。
今回の改定では、本体改定率3.09%のうち、賃上げ対応が1.70%、物価対応が1.29%を占めており、実質的に処遇改善と物価高騰対策が中心となる構成となっています。とりわけ、ベースアップ評価料の大幅な引き上げが改定内容の大半を占めている点は、大きな特徴といえます。
さらに新たに新設された「物価対応料」と「ベースアップ評価料」については段階的な引き上げがあらかじめ制度設計に組み込まれています。単年度対応ではなく、継続的な賃上げと物価上昇への対応を前提とした仕組みへと転換された点が重要です。その一方で、継続的な賃上げを実施していない医療機関に対しては入院料の減算規定が設けられるなど、賃上げに取り組む医療機関が明確に評価される制度へと改められています。
本コラムでは、数ある注目ポイントの中から、賃上げ・物価高対応の具体的な点数動向、ベースアップ評価料の拡充について、そして急性期分野の改定内容に焦点を当てて解説します。
※本コラムの内容は2月13日時点での内容です。詳細は3月上旬に発表される告示等をご確認ください。
このコラムのポイント
- 今回の改定は、本体3.09%のうち賃上げ1.70%、物価対応1.29%と、人件費と物件費の上昇への対応が中心となっている。基本診療料の引き上げに加え「物価対応料」が新設され、コスト増に対する制度的な手当てが明確に打ち出された。
- 物価対応料およびベースアップ評価料は、段階的な引き上げがあらかじめ組み込まれ、単年度の措置ではなく、継続的な賃上げを実施する医療機関をより評価する仕組みへと転換。
- 急性期分野では、急性期病院A・Bの創設や急性期総合体制加算の新設により、看護配置中心の評価から救急・手術実績を重視する評価に。急性期機能の明確化と強化が今回の重要なメッセージとなっている。
2026年度診療報酬改定セミナー開催!

- 日時:2026年3月11日(水)19:00~20:00
- テーマ:2026年度診療報酬改定のポイント整理~改定後を見据えた経営の見直しと承継準備~
物価高騰に対応する基本報酬の底上げと「物価対応料」の新設
令和8年度(2026年度)の診療報酬改定において、物価高騰への対応は最優先事項の一つとなっています。光熱水費や医療材料費、委託費などの「物件費」の上昇分を補填するため、基本診療料の引き上げと、「物価対応料」の新設という二段構えの対策が講じられます。
詳細な改定内容は以下の通りです。物件費負担の増加を踏まえ、ベースとなる点数の底上げが行われました。
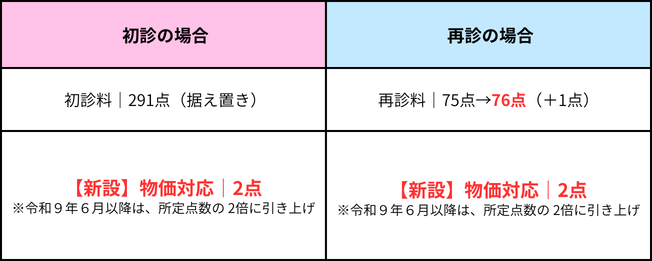
① 基本診療料(再診・入院料)の引き上げ
▼再診料:75点 → 76点に引き上げ
(※初診料:291点のまま据え置き)
▼入院基本料(一部掲載)
- 医療機能に応じて幅広く引き上げられます(現行→改定後)
・急性期一般入院料1:1,688点 → 1,874点
・地域一般入院料1:1,176点 → 1,290点
・特別入院基本料:612点→704点
・療養病棟入院料1(入院料1):1,964点 → 2,035点
急性期病院の入院基本料については、後ほどの章でも解説します。
② 「物価対応料」の新設(令和8年6月〜)
令和8・9年度における物件費の更なる高騰に対応するため、基本診療料等に上乗せして算定できる「物価対応料」が新設されました。
この物価対応料の最大の特徴は、段階的な引き上げが最初から決まっている点です。令和9年6月1日以降は、上記のすべての点数が「2倍(100分の200)」へと引き上げられます。
▼【新設】外来・在宅物価対応料
- 外来受診や訪問診療の「1回ごと」に加算されます。
• 初診時:2点
• 再診時等:2点
• 訪問診療時:3点
▼【新設】入院物価対応料 (一部掲載)
- 入院患者「1日につき」加算されます。病棟の機能によって点数が異なります。
・急性期病院A一般入院料:66点
・急性期一般入院料1:58点
・急性期病院B一般入院基本料:58点
・地域一般入院料1・2:32点
・特別入院基本料(一般病棟):17点
・精神病棟入院基本料の10対1の場合:13点
・特定機能病院入院基本料(一般病棟の場合)の7対1の場合:84点
・専門病院入院基本料の7対1の場合:63点
・ 障害者施設等入院基本料の7対1の場合: 22点
・療養病棟入院料1:18点(※区分により異なる)
・地域包括医療病棟入院料1:49点
・ 回復期リハビリテーション病棟入院料1:19点
・地域包括ケア病棟入院料1(40日以内の期間)又は地域包括ケア入院医療管理料1(40日以内の期間):27点
2段階で拡充されるベースアップ評価料と賃上げ評価の強化
▼ 外来・在宅・入院ベースアップ評価料
令和8年度(2026年度)診療報酬改定におけるベースアップ(賃上げ)の引き上げは、令和7年度の「給付金(補助金)」による先行実施と、令和8年6月改定での「ベースアップ評価料」の大幅な増点という2段階で構成されています。特に外来や在宅における「ベースアップ評価料」は、現行から2倍〜3倍近い点数へと引き上げられます。
◎対象となる職種が新たに追加
今回の改定は、看護職員やコメディカル中心の評価から、「幅広い職種」への実効性ある賃上げへと舵を切った内容となっています。これまで対象外であった以下の職種について、新たに賃上げの評価対象に含めることができます。
- 事務職員
- 40歳未満の勤務医師・勤務歯科医師
- 薬局の勤務薬剤師
※ただし、40歳以上の勤務医師・歯科医師・薬局の勤務薬剤師については、現時点では対象に含めることは検討されていません - 歯科技工士(歯科技工所に勤務する者を含む)
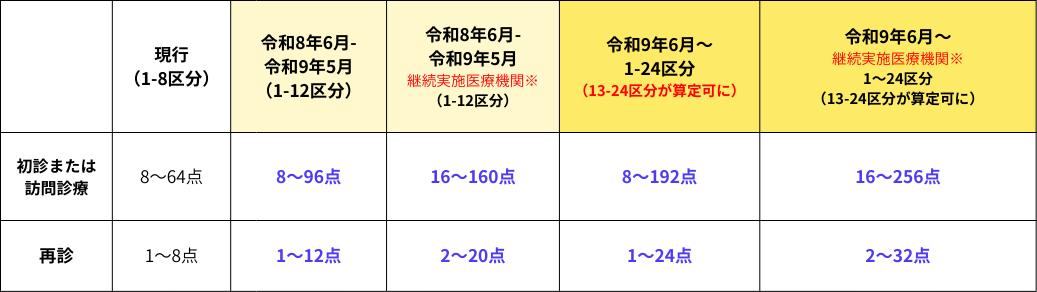
● 外来・在宅ベースアップ評価料(Ⅰ)の引き上げ
※「継続実施医療機関」とは、別に定める施設基準に適合し、継続して賃上げに取り組む医療機関を指します
今回の改定の大きな特徴は、令和9年(2027年)6月以降の点数がすでにあらかじめ決められている点です。物価や賃金の動向を踏まえ、上すべての点数がさらに「2倍(100分の200)」へと引き上げられます。また、継続的に賃上げを実施している保険医療機関では、さらに高い点数が設定されています。
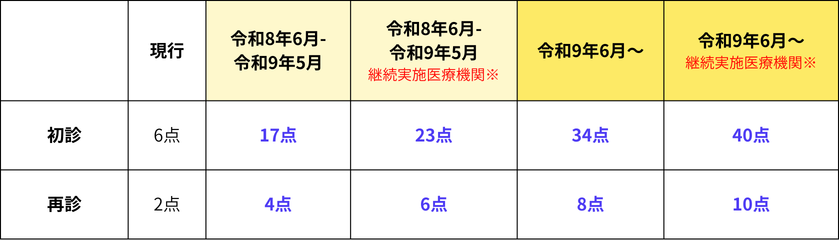
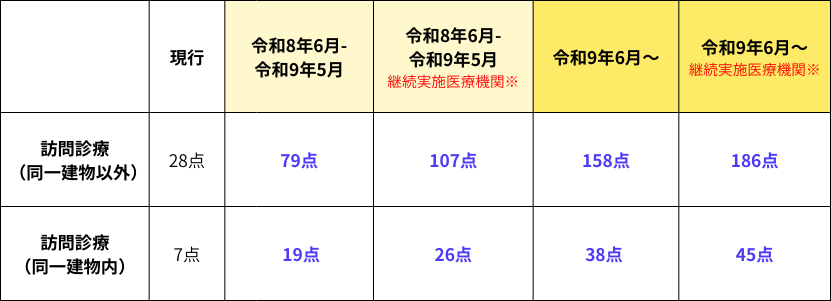
● 外来・在宅ベースアップ評価料(Ⅱ)の引き上げ
外来・在宅ベースアップ評価料(Ⅱ)は、「ベースアップ評価料(Ⅰ)」だけでは、職員の給与引き上げに必要な財源が不足する医療機関に対して、その不足分を補うために段階的に設定された加算です。「ベースアップ評価料(Ⅰ)」による見込み収益が、対象職員の適切な賃金改善に必要な額の50%未満である場合に、この「評価料(Ⅱ)」を組み合わせて算定することが可能です。
従来の加算では1~8段階でしたが、1~24段階になり、このうち「13~24区分」は令和9年6月以降にさらなる賃上げ・物価対応に合わせて算定が可能となります。またベースアップ評価料(Ⅰ)同様に継続して賃上げに取り組む医療機関は、通常よりも高い点数が算定可能です。
※「継続実施医療機関」とは、別に定める施設基準に適合し、継続して賃上げに取り組む医療機関を指します。
●入院ベースアップ評価料の見直し
看護職員、病院薬剤師、その他の入院医療機関で働く関係職種の確実な賃上げ(ベースアップ)を継続的に支えるために大幅に拡充されました。従来は1~165段階でしたが、1~500段階になり、このうち「251~500区分」については、令和9年6月以降にさらなる賃上げ・物価対応に合わせて算定が可能となります。
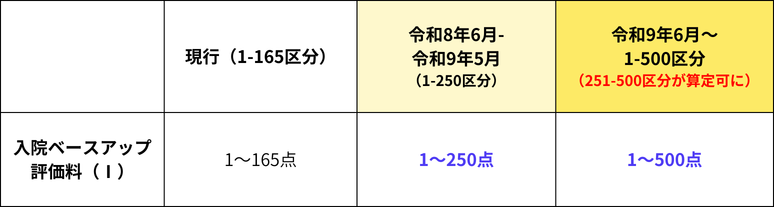
なお、賃上げを実施する医療機関とそうでない医療機関を区別するため、継続的な賃上げに取り組まず、この評価料を届け出ない医療機関に対しては、入院基本料等から所定の点数が減算される厳しい規定が新設されました。
×減算例(1日につき)
- 急性期病院A一般入院料、急性期一般入院料1など:121点の減算
- 地域一般入院基本料、地域包括ケア病棟入院料など:65点〜69点の減算
- 救命救急入院料、特定集中治療室管理料(ICU)など:171点の減算
◎算定および運用上のルールについて
- 2/3ルール
評価料による収入の3分の2以上は、基本給または決まって毎月支払われる手当(ベースアップ)の引き上げに充てる必要があります。 - 夜勤手当への充当
今回の改定から、夜勤職員の確保を目的として、この収入を夜勤手当の増額に充てることが認められました。 - 令和7年度給付金との連動
令和7年度の給付金を受けるには、令和8年2月または3月時点でベースアップ評価料を届け出ていることが要件となります。
●補助金の詳細については厚生労働省のサイトからご確認ください
>>>令和7年度 医療機関等における賃上げ・物価上昇支援事業について
急性期は“配置”ではなく“実績”で評価
今回の改定の柱の一つとして、急性期医療の機能分化が注目を集めています。特に注目すべきは、急性期医療の在り方を「看護師の配置人数(体制)」から「救急・手術の具体的な実績(機能)」へと大きく転換させる流れです。これは、2040年を見据えた新たな地域医療構想の流れに沿った改定内容といえます。
急性期医療に関する主な改定内容を、4つのポイントに整理して解説していきます。
① 「急性期病院一般入院基本料」の新設
従来の「急性期一般入院基本料(急性期1〜6)」は体系を維持しつつ増点される一方、病院の実績をより重視する新区分として「急性病院一般入院基本料(急性期A・B)」が新設されました。
▼【 新設】急性期病院一般入院基本料(急性期A・B)
地域において救急搬送の受入れや手術を積極的に担う「実績」を評価する新区分です。
- 急性期病院A一般入院基本料(1,930点)
看護配置は7対1が基本です。施設基準として、年間2,000件以上の救急搬送受入実績、および年間1,200件以上の全身麻酔手術実績の両方を満たす必要があります。平均在院日数は16日以内と、非常に高い回転率が求められます。 - 急性期病院B一般入院基本料(1,643点)
看護配置は10対1が基本です。実績要件として、救急搬送年間1,500件以上、または救急搬送500件以上かつ全身麻酔手術500件以上のいずれかが必要です。人口の少ない地域や離島にある病院については、実績要件の緩和措置があります。
「急性期一般入院料基本料1・急性期病院A一般基本料」では看護配置7対1、「急性期一般入院料基本料2〜6・急性期病院B一般基本料」は看護配置10対1の看護配置が基準となりますが、今回新設された、「看護・多職種協働加算」※を取得することで、看護配置が10対1のところ、実質的に急性期一般入院料1(7対1相当)と同等またはそれ以上の点数となりました。
※「看護・多職種協働加算」はこのあとの④で解説しています
高い順に整理すると下記のようになります。
- 【新設】 急性期病院A一般入院料:1,930点:
- 【新設】 急性期病院B一般入院料+ 看護・多職種協働加算2:1,643点+255点=1,898点
- 急性期一般入院料1: 1,688点 → 1,874点
- 【新設】 急性期一般入院料4+ 看護・多職種協働加算1: 1,462点+277点= 1,874点
- 急性期一般入院料2: 1,644点 → 1,779点
- 急性期一般入院料3: 1,569点 → 1,704点
- 【新設】 急性期病院B一般入院基本料: 1,643点
- 急性期一般入院料4: 1,462点 → 1,597点
- 急性期一般入院料5: 1,451点 → 1,575点
- 急性期一般入院料6: 1,404点 → 1,523点
②「急性期総合体制加算」の新設
これまで、高度な急性期医療を担う病院の評価は、多様な診療科を備える「総合入院体制加算」と、手術実績や救急受入実績に着目した「急性期充実体制加算」の二つに分かれていました。
今回の改定では、地域の拠点的医療機関をより適切に評価する観点から、これらを一本化し、「急性期総合体制加算」として再編・再定義されました。本加算の算定要件は、大きく「点数体系と算定期間」「対象となる病棟」「詳細な施設基準」の三つに整理されます。点数は入院期間に応じて段階的にてい減する仕組みとなっており、入院日から起算して14日を限度に算定可能です。
算定区分については、「急性期総合体制加算1~4」は「急性期病院A一般入院料」を算定する病棟でのみ算定可能とされ、「急性期総合体制加算5」は「急性期病院A・B一般入院料」で算定可能となっています。
一方、従来の「急性期一般入院料1~6」を維持する病棟では、この新設加算を届け出ることはできません。本加算を算定するためには、救急搬送件数や手術実績などの厳格な施設基準を満たしたうえで、「急性期病院A」または「急性期病院B」へ移行する必要があります。
これにより、多様な診療科を備える“総合性”と、救急・手術実績といった“機能実績”の双方を兼ね備えた病院が、地域医療の中核としてより明確に位置付けられることになります。
③ 「重症度、医療・看護必要度」の厳格化と「救急患者応需係数」の導入
急性期の評価指標である「重症度、医療・看護必要度」の内容も大幅に見直されました。A項目に「抗悪性腫瘍剤の使用(注射剤のみ)」が追加されるなど、医療資源の投入量が多い治療がより適切に反映されるようになっています。
さらに、「救急患者応需係数」が導入されたことも注目すべき点です。これは、救急搬送の受け入れ実績に応じて必要度の指数を加算する仕組みで、地域医療に貢献している病院ほど基準をクリアしやすくなるよう配慮されています。
④ 「看護・多職種協働加算」によるチーム医療の推進
深刻な看護師不足を背景に、多職種が病棟業務に協働して入る体制を評価する「看護・多職種協働加算」が新設されました。 これは、理学療法士、作業療法士、言語聴覚士、管理栄養士、臨床検査技師が看護師と連携し、重症患者のADL維持や栄養管理を行うことで、実質的に7対1相当のケアを維持することを目的としています。
この加算を算定できるのは、従来の「急性期一般入院料1(7対1配置)」と同等の重症患者を受け入れている、以下の2つの病棟(10対1配置)が対象となります。
▼【新設】「看護・多職種協働加算」
- 看護・多職種協働加算1(277点)⇒急性期一般入院料4を算定している患者が対象
- 看護・多職種協働加算2(255点)⇒急性期病院B一般入院料を算定している患者が対象
さいごに
今回の2026年度診療報酬改定は、本体3.09%のうち賃上げ対応1.70%、物価対応1.29%と、医療現場の人件費・コスト増への対応が大きな柱となりました。
同時に、ベースアップ評価料の段階的引き上げや、急性期総合体制加算の新設に象徴されるように、「機能」と「実績」をより明確に評価する方向性が打ち出されました。賃上げを継続できる体制づくり、医療機能の選択と集中など、各医療機関の戦略がこれまで以上に問われる改定と感じられます。今後公表される告示や通知の詳細を踏まえ、自院の立ち位置を改めて整理することが重要になるでしょう。
今回の改定を一つの節目と捉え、事業承継や売却を含めた将来戦略を検討されている診療所・病院の院長先生は、ぜひお気軽にご相談ください。
- 【関連コラム】こちらも読まれています
・令和8年度(2026年)診療報酬改定:個別改定項目が公表!物価高騰への対応と医療従事者の賃上げ編
・2040年に向けた新たな地域医療構想の全体像と注目ポイント
・【2026年4月から順次施行】医療法改正のポイント―都市部では開業規制も
コラム監修者
マネージャー
H.FUJIMOTO
- 経歴
大学卒業後に食品会社で医療機関営業とM&A業務を経験し、在職中に経営大学院でMBAを取得。医療分野は頻繁に制度や報酬が変化し、承継を含めた経営には専門的な知識が不可欠と感じたため、医療・介護・福祉専門のM&A仲介会社であるCBパートナーズに入職。これまでに、内科・皮膚科・外科クリックの事業譲渡や、内科・歯科・透析クリニックの持分譲渡など、複数医療機関の譲渡案件をご支援。